Tags : Reflusso faringo-laringeo
Reflusso Gastro-Esofageo e Laringo-Faringeo.
Introduzione
Il reflusso gastro-esofageo (RGE) è caratterizzato dalla risalita di parte del contenuto gastrico in esofago. In alcuni casi il reflussato può raggiungere il faringe o la laringe configurando il Reflusso Laringo-Faringeo (RLF). Sinonimi di tale patologia sono reflusso (R) “extra-esofageo”, “atipico”, “gastro-faringeo”, “laringeo”, “faringo-esofageo” e “sovraesofageo”.
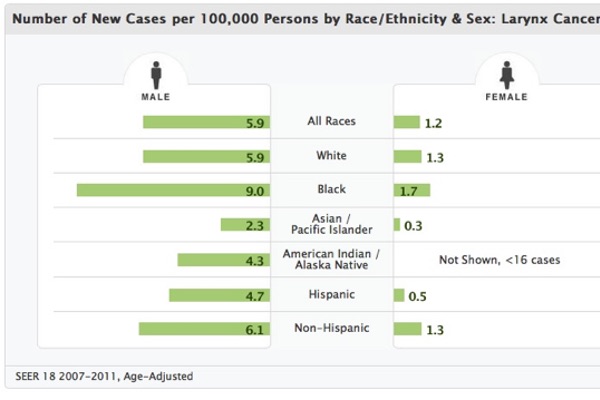
Utilizzando il monitoraggio del pH delle 24 ore (pH-metria) con doppia sonda, la diagnosi della Malattia da Reflusso Gastro-Esofageo (MRGE) è in genere fatta se il paziente presenta oltre 45 episodi di R o ha un elevato tempo di esposizione di acido sulla sonda esofagea (Tabella); valori inferiori sono considerati come R esofageo normale o fisiologico.

Al contrario, uno o due episodi di esposizione all’acido (pH<4) in corrispondenza della sonda prossimale situata dentro o al di sopra dello sfintere esofageo superiore (SES) sono considerati indicativi di RLF. Sebbene questi criteri diagnostici per MRGE eRLF possono variare tra le istituzioni, le differenze relative ai parametri della pH-metria perRLF e MRGE sottendono differenze anatomiche tra la mucosa laringea e faringea, molto più suscettibili al danno acido, rispetto alla mucosa esofagea.
Negli ultimi anni, differenti studi hanno dimostrato che RLF e MRGE, sebbene possano coesistere in alcuni pazienti, sono delle entità nosologiche separate. Le indagini diagnostiche indicate in caso diRLF sono diverse rispetto a quelle per MRGE, così come i fattori di rischio. Ad esempio l’obesità non è associata con ilRLF isolato, ma ha una forte associazione con la MRGE ed è un fattore di rischio indipendente per la MRGE e l’esofagite da R. La funzione contrattile dell’esofago può differire, infatti nei pazienti affetti da MRGE (isolato o in asosciazione con RLF) la clearenze dell’acido esofageo è significativamente più lunga. La clearence esofagea tra pazienti sani e affetti da RFL, invece, non è significativamente diversa. Ciò suggerisce che le differenze nella fisiopatologia tra i pazienti con RLF e MRGE pongono le basi per una sintomatologia diversificata. Inoltre, la modalità con cu insorgte il R è differente, i pazienti con RLF hanno R in posizione supina, rispetto a quelli con MRGE in posizione supina.
La valutazione clinica del RLF si basa sulla laringoscopia a fibre ottcihe, rigide o flessibili (fibroendoscopia), che permette di calcolare il Reflux Symptom Index (RSI) e il Reflux Finding Score (RFS). I test strumentali per RFL e MRGE includono la radiografia dell’esofago con bario, l’impedenzometria, la pH-metria e l’esofago-gastro-duodenoscopia (EGDS). L’impedenzometria intraluminale multicanale permette la rilevazione di manifestazioni di R acido e non acido, e ha dimostrato un’eccellente sensibilità nella popolazione con MRGE, ma il suo ruolo nei pazienti con RFL resta da definire.
La differenza più significativa nella disgnosi strumentale tra RLF e MRGE è il ruolo della EGDS. Sebbene l’esofagite si riscontra solo nel 12% dei pazienti con RLF, è considerata la conditio sine qua non per la MRGE. Infatti, la maggioranza dei pazienti affetti da MRGE non complicata non richiede per la diagnosi una pH-metria o una EGDS; la diagnosi è semplicemente empirica (miglioramento dei sintomi).
A causa della ridotta incidenza di esofagite tra i pazienti con RLF, sia un ciclo di terapia antireflusso sia una pH-metria sono generalmente indicati nell’approccio iniziale. L’EGDS in pazienti con RLF è riservata ai pazienti con sintomi di RLF e MRGE, ai pazienti con altri fattori di rischio per la patologia esofagea quali l’esofago di Barrett, ai pazienti che necessitano di terapia antireflusso cronica, e ai pazienti con manifestazioni polmonari quali tosse cronica.
Tuttavia, secondo uno studio di Reavis et al. i pazienti con sintomi di RLF avevano una maggiore prevalenza di displasia esofagea e cancro rispetto ai pazienti con “classici” sintomi da MRGE, pertanto propongono uno screening per l’esofago di Barrett per i pazienti affetti da RLF e tosse cronica.
La risposta alla terapia antireflusso è un’altra grande differenza tra pazienti con RLF e MRGE. I sintomi della MRGE e dell’esofagite sono spesso ben controllati con inibitori di pompa protonica (IPP) una volta al giorno, con una rapida regressione dei sintomi, di solito in meno di 2 settimane. La terapia giornaliera con IPP ha dimostrato una durata per meno di 14 ore se somministrata al mattino e una dose serale può durare meno di 10 ore. Sebbene questa copertura può essere adeguata per la guarigione esofagea, la mucosa laringea è molto più suscettibile al reflussato, e quindi spesso richiede due somministrazioni al giorno (ogni 12h) per una copertura delle 24 ore. Inoltre, i sintomi della MRGE possono migliorare rapidamente dopo l’inizio della terapia con IPP, mentre i sintomi del RFL possono spesso richiedere diversi mesi per la risoluzione.
Fisiopatologia
L’eziologia degli eventi di R che si verificano nel RLF è in gran parte sconosciuta, anche se la disfunzione dello sfintere esofageo superiore (SES), formato da una componente muscolare di pertinenza ipofaringea (m. cricofaringeo, m. costrittore faringeo inferiore, m.cricotiroideo) e dalla porzione prossimale della muscolatura esofagea, è stata ipotizzata come possibile fattore scatenante. Sebbene un’alterazione della motilità esofagea e un’alterazione dello sfintere esofageo inferiore (SEI) svolgono un ruolo importante nella MRGE, essi sembrano avere un ruolo minore nel RFL. Inoltre, studi di manometria, faringea ed esofagea, dimostrano che i pazienti con RFL hanno spesso una motilità esofagea normale. A differenza della MRGE, che è associata in primo luogo a eventi di R in posizione supina (notturno), nel RFL il R si verifica spesso in posizione verticale (diurno). Gli eventi di R nel RFL tendono anche ad essere relativamente brevi, rispetto agli eventi più prolungati che si verificano nella MRGE.
Il danno laringeo che si verifica nel RFL non è causato dal solo acido, ma richiede acido e pepsina attivata (la pepsina rimane attivo su un pH di 5.0). Rispetto alla mucosa esofagea, la mucosa laringea si danneggia con esposizione molto minore ad acido/pepsina. È stato riconosciuto che i meccanismi di difesa estrinseci di ipofaringe ed esofago sono notevolmente diversi, avendo quest’ultimo avendo maggiore resistenza all’esposizione acida. Ad esempio, uno degli isoenzimi anidrasi carbonica (CA), CA III , ha una maggiore espressione nella mucosa esofagea in risposta all’esposizione del reflussato, mentre la laringe dimostra una deplezione di CA III dopo esposizione cronica R. Inoltre , anche se la risposta della mucosa esofagea all’esposizione di acido/pepsina sembra essere spesso facilmente reversibile, la mucosa laringea può essere facilmente danneggiata in modo irreversibile.
Clinica
I pazienti affetti da RFL presentano comunemente raucedine (disfonia), sensazione di “bolo faringeo”, raclage (schiarirsi la gola), sensazione di gocciolamento (post nasal drip), difficoltà nella deglutizione (disfagia), tosse cronica, senso di soffocamento, episodi di laringospasmo e occasionalmente bruciore di stomaco (epigastralgia) . Questi sintomi sono stati inclusi nel RSI, che è uno strumento clinico validato per il RFL (Tabella).

Spesso i pazienti riferiscono una lunga storia di sintomi di RFL, con graduale peggioramento. Di tanto in tanto un evento come l’intubazione endotracheale, l’abuso vocale, o un’infezione delle vie respiratorie superiori può causre disfonia; il paziente può in questo modo prendere maggiore consapevolezza dell’intero spettro di sintomi del RFL. Tale condizione può guarire lentamente in un paziente con RFL. In queste situazioni è importante escludere una lesione a carico della mucosa delle corde vocali. I pazienti affetti da RFL che non migliorano con la terapia antireflusso spesso hanno una lesione laringea preesistente. In alcuni pazienti la pH-metria esofagea può essere necessaria per confermare una risposta adeguata alla terapia antireflusso.
Esame obiettivo laringoscopico
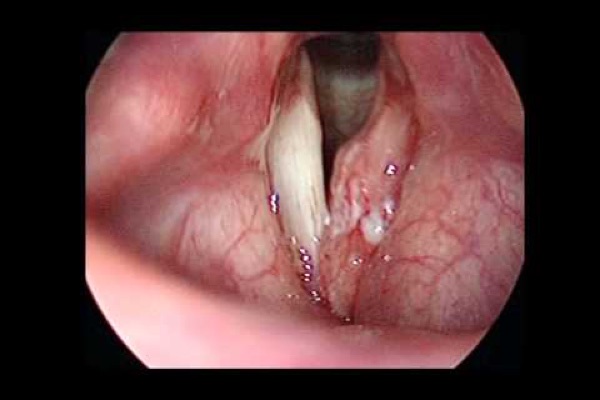
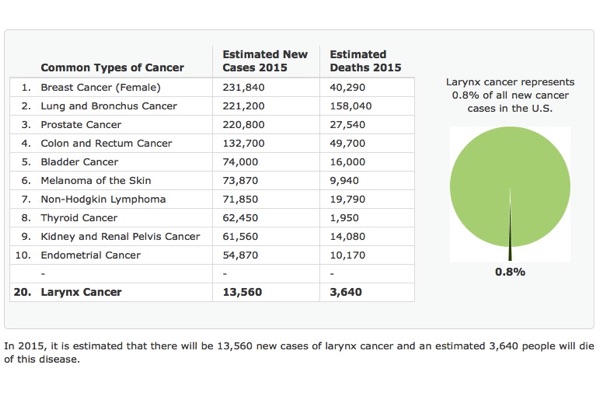
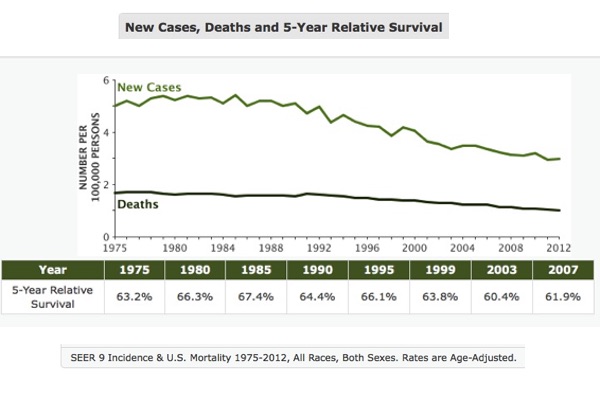
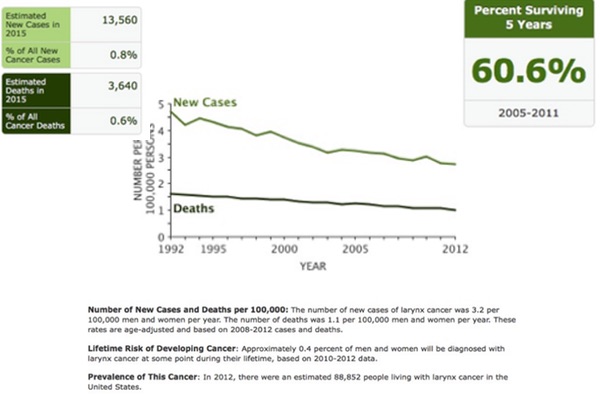
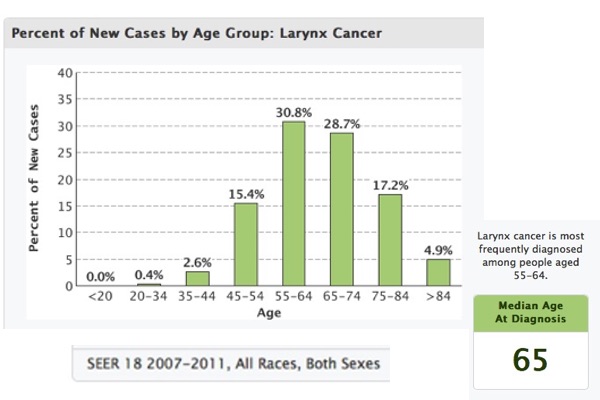
Sebbene il RFL è stato associato con diversi disturbi otorinolaringoiatrici, i rilievi obiettivi più comuni sono caratterizzati da edema della mucosa laringea e/o lesioni quali ulcere, granulomi, stenosi sottoglottica e il cancro della laringe. Tuttavia, i rilievi laringoscopici più comuni sono legati alle modifiche indotte dall’infiammazione cronica.
-Pseudosulcus vocalis: plica della faccia superiore della corda vocale causata da un edema infraglottico (e può quindi essere differenziata dal vero sulcus).
-Obliterazione ventricolare: edema delle vere e false corde vocali che impediscono la visualizzazione del ventricolo laringea.
-Eritema interaritenoideo e laringeo.
-Edema delle corde vocali vere: può variare da lieve a grave con degenerazione polipoide.
-Edema diffuso della laringe e ipertrofia della commissura posteriore.
-Tessuto di granulazione o granulomi.
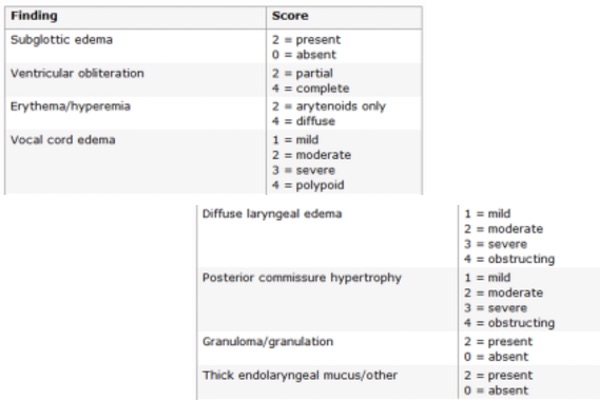
Uno o più segni laringoscopici di modificazione a carico della mucosa laringea associati a RFL sono stati identificati nel 64-93 % di pazienti sani (3% > 5 segni) e nel 17-85 % dei malati di MRGE (RFS > 7 nel 24%). L’edema di Reinke, lo pseudosulcus, l’obliterazione ventricolare, i noduli alle corde vocali e i granulomi hanno in alcuni studi dimostrato di avere una maggiore prevalenza in pazienti con RFL con pH-metria patologica. Lo pseudosulcus, l’ispessimento interaritenoideo e l’edema di Reinke sono prevalenti pazienti con RFL sintomatici. L’ utilizzo di più segni laringoscopici di lesione mucosa può migliorare l’attendibilità della diagnosi clinica di reflusso. Il punteggio al RFS ha una sensibilità e una specificità del 87,8% e 37,5%, rispettivamente, per l’identificazione di individui affetti da RFL con pH-metria patologica.
Bibliografia
Koufman JA. The otolaryngologic manifestations of gastroesophageal reflux disease (GERD): a clinical investigation of 225 patients using ambulatory 24-hour pH monitoring and an experimental investigation of the role of acid and pepsin in the development of laryngeal injury. Laryngoscope 1991;101(4, suppl 53):1–78.
Postma GN, Tomek MS, Belafsky PC, Koufman JA. Esophageal motor function in laryngopharyngeal reflux is superior to that of classic gastroesophageal reflux disease. Ann Otol Rhinol Laryngol 2001;110(12):1114–1116.
Koufman JA, Belafsky PC, Bach KK, Daniel E, Postma GN. Prevalence of esophagitis in patients with pH-documented laryngopharyngeal reflux. Laryngoscope 2002:112:1606–1609.
Halum SL, Postma GN, Johnston C, Belafsky PC, Koufman JA. Patients with isolated laryngopharyngeal reflux are not obese. Laryngoscope 2005;115(6):1042–1045.
El-Serag HB, Graham DY, Satia JA, Rabeneck L. Obesity is an independent risk factor for GERD symptoms and erosive esophagitis. Am J Gastroenterol 2005;100(6):1243–1250.
Ossakaow SJ, Elta G, Colturi T, et al. Esophageal reflux and dysmotility as the basis for persistent cervical symptoms. Ann Otol Rhinol Laryngol 1987;96:387–392.
Kawamura O, Aslam M, Rittmann T, Hofmann C, Shaker R. Physical and pH properties of gastroesophagopharyngeal refluxate: a 24-hour simultaneous ambulatory impedance and pH study. Am J Gastroenterol 2004;99(6):1020–1022.
Postma GN, Johnson LF, Koufman JA. Treatment of laryngopharyngeal reflux. ENT J 2002;81(suppl 2):24–26.
Reavis KM, Morris CD, Gopal DV, Hunter JG, Jobe BA. Laryngopharyngeal reflux symptoms better predict the presence of esophageal adenocarcinoma than typical gastroesophageal reflux symptoms. Ann Surg 2004;239(6):849–856; discussion 856–858.
Peghini PL, Katz PO, Bracy NA, Castell DO. Nocturnal recovery of gastric acid secretion with twice-daily dosing of proton pump inhibitors. Am J Gastroenterol 1998;93:763–767.
Park W, Hicks DM, Khandwala F, et al. Laryngopharyngeal reflux: prospective cohort study evaluating optimal dose of proton-pump inhibitor therapy and pretherapy predictors of response. Laryngoscope 2005;115(7):1230–1238.
Koufman JA, Aviv JE, Casiano RR, Shaw GY. Laryngopharyngeal reflux: position statement of the Committee on Speech, Voice, and Swallowing Disorders of the American Academy of Otolaryngology-Head and Neck Surgery. Otolaryngol Head Neck Surg 2002;127:32–35.
Belafsky PC, Postma GN, Koufman JA. Laryngopharyngeal reflux symptoms improve before changes in physical findings. Laryngoscope 2001;111(6):979–981.
Bogdasarian RS, Olson NR. Posterior glottic laryngeal stenosis. Otolaryngol Head Neck Surg 1980;88:765–772.
Koufman JA, Amin MR, Panetti M. Prevalence of reflux in 113 consecutive patients with laryngeal and voice disorders. Otolaryngol Head Neck Surg 2000;123(4):385–388. [Erratum in: Otolaryngol Head Neck Surg 2001;124(1):104.]
Axford SE, Sharp N, Ross PE, et al. Cell biology of laryngeal epithelial defenses in health and disease: preliminary studies. Ann Otol Rhinol Laryngol 2001;110(12):1099–1108.
Johnston N, Bulmer D, Gill GA, et al. Cell biology of laryngeal epithelial defenses in health and disease: further studies. Ann Otol Rhinol Laryngol 2003;112(6):481–491.
Belafsky PC, Postma GN, Koufman JA. The validity and reliability of the reflux symptom index (RSI). J Voice 2002;16(2):274–277.
Belafsky PC, Postma GN, Koufman JA. The validity and reliability of the reflux findings score (RFS). Laryngoscope 2001;111:1313–1317.
Hickson C, Simpson CB, Falcon R. Laryngeal pseudosulcus as a predictor of laryngopharyngeal reflux. Laryngoscope 2001;111(10):1742–1745.
Belafsky PC, Postma GN, Koufman JA. The association between laryngeal pseudosulcus and laryngopharyngeal reflux. Otolaryngol Head Neck Surg 2002;126(6):649–652.
Fass R, Hell R, Sampliner RE, et al. Effect of ambulatory 24-hour esophageal pH monitoring on reflux-provoking activities. Dig Dis Sci 1999;44(11):2263–2269.
Vaezi MF, Schroeder PL, Richter JE. Reproducibility of proximal probe pH parameters in 24-hour ambulatory esophageal pH monitoring. Am J Gastroenterol 1997;92:825–829.
Postma GN: Ambulatory pH monitoring methodology. Ann Otol Rhinol Laryngol 2000;109(10, suppl 184):10–14.
Shaker R, Milbrath M, Ren J, et al. Esophagopharyngeal distribution of refluxed acid in patients with reflux laryngitis. Gastroenterology 1995;109:1575–1582.
Merati AL, Lim HJ, Ulualp SO, Toohill RJ. Meta-analysis of upper probe measurements in normal subjects and patients with laryngopharyngeal reflux. Ann Otol Rhinol Laryngol 2005;114(3):177–182.
Oelschlager BK, Eubanks TR, Maronian N, et al. Laryngoscopy and pharyngeal pH are complementary in the diagnosis of gastroesophageal-laryngeal reflux. J Gastrointest Surg 2002;6(2):189–194.
Little FB, Koufman JA, Kohut RI, Marshall RB. Effect of gastric acid on the pathogenesis of subglottic stenosis. Ann Otol Rhinol Laryngol 1985;94:516–519.
Holland BW, Koufman JA, Postma GN, Mcguirt WFJr. Laryngopharyngeal reflux and laryngeal web formation in patients with pediatric recurrent respiratory papillomas. Laryngoscope 2002;112:1926–1929.
Loughlin CJ, Koufman JA, Averill DB, et al. Acid-induced laryngospasm in a canine model. Laryngoscope 1996;106:1506–1509.
Wetmore RF. Effects of acid on the larynx of the maturing rabbit and their possible significance to the sudden infant death syndrome. Laryngoscope 1993;103:1242–1254.
Koufman JA, Burke AJ. Etiology and pathogenesis of laryngeal carcinoma. Otolaryngol Clin North Am 1997;30:1–19.
Aviv JE, Liu H, Parides M, Kaplan ST, Close LG. Laryngopharyngeal sensory deficits in patients with laryngopharyngeal reflux and dysphagia. Ann Otol Rhinol Laryngol 2000;109(11):1000–1006.
Fuessner H, Siewert JR. Zenker’s diverticulum and reflux. Hepatogastroenterology 1992;39:100–104.
Amin MR, Postma GN, Johnson P, Koufman, JA. Proton pump inhibitor resistance in the treatment of laryngopharyngeal reflux. Otolaryngol Head Neck Surg 2001;125:374–378.
Westcott CJ, Hopkins MB, Bach K, Postma GN, Belafsky PC, Koufman JA. Fundoplication for laryngopharyngeal reflux disease. J Am Coll Surg 2004;199(1):23–30.
Powell J, Cocks HC. Mucosal changes in laryngopharyngeal reflux–prevalence, sensitivity, specificity and assessment. Laryngoscope. 2013 Apr;123(4):985-91. doi: 10.1002/lary.23693. Epub 2012 Dec 3. Review.
Il Dott. Gennaro Russo è Dirigente Medico presso la UOC Otorinolaringoiatria e Chirurgia Cervico-Facciale dell’Ospedale Monaldi di Napoli. Svolge attività clinica, chirurgica e di ricerca su chirurgia oncologica e disturbi dell’equilibrio.